Sprechstundentermine vereinbaren Sie jederzeit unter 09128/5042303.

Prof. Dr. med. Martinus Richter
Prof. Dr. med. Martinus Richter
Korrektur Vorfuß
Korrektur Vorfuß bei Hallux valgus
Bei den Korrekturen im Vorfußbereich (im Volksmund als Hallux OP bezeichnet) wird zwischen isolierter Hallux valgus Korrektur und komplexer Vorfußkorrektur unter Einbeziehung mehrerer Strahlen unterschieden. Die Korrekturen sollen auch einen weiteren, durch die Deformität verursachten, Gelenkverschleiß (Arthrose) verhindern. Den bereits vorhandenen Knorpelschaden adressieren wir am Großzehengrundgelenk mit knorpelchirurgischen Maßnahmen bis hin zur Autologen Matrixinduzierten Chondrogenese mit Peripherem Blutkonzentrat (AMIC+PBC) vgl. Matrixassoziierte Stammzelltransplantation (MAST). Damit wird nicht nur, wie andernorts üblich, die Deformität korrigiert, sondern zusätzlich der bereits bestehende Knorpelschaden behoben.
Definition: Der Hallux valgus ist eine Deformität im Großzehenbereichmit einer Achsenabweichung nach fibular (Valgus) bei gleichzeitiger medialer Achsenabweichung des Metatarsale I (Varus).
Synonym: Ballenzehe
Da der Hallux valgus eine strukturelle Deformität ist kann diese nur operativ korrigiert werden. Eine Korrektur mit Schienen ist beim Erwachsenen nicht möglich, d.h. wenn die Schiene wieder abgenommen wird ist die Deformität wie vorher.
Die verschiedenen Operationen des Vorfußballens beinhalten einen Gelenkerhalt. Da es nun eine Vielzahl von chirurgischen Eingriffen am Ballen gibt, sind im Laufe der letzten Jahre internationale Standards aufgestellt worden, die wir anwenden und unseren Erfahrungen entsprechen. Wir waren maßgeblich an der Erstellung der national gültigen Leitlinie zur Hallux valgus Korrektur beteiligt. Maßgeblich für das Ausmaß der anzuwendenden Operation ist das Ausmaß der Fehlstellung des 1. Metatarsale zum 2. Metatarsale (= Intermetatarsalwinkel), der Großzehe zum Mittelfußknochen (= Hallux valgus Winkel), der distale metatarsale-1-Gelenkwinkel und entscheidender als alles andere die richtige Ausrichtung des Mittelfußköpfchens zu den Sesambeinen. Weitere Aspekte in der Auswahl der entsprechenden Operationsverfahren sind das primäre Abweichen des Mittelfußknochens nach innen (Metatarsus primus varus) sowie Veränderungen im Bereich des Metatarsophalangealgelenkes (= Großzehengrundgelenk) im Hinblick auf beginnende Arthrose oder bereits vorhandene Arthrose.
Informationsblatt Hallux valgus Korrektur (pdf, 62 KB)
Informationsblatt Nachbehandlung Hallux valgus (pdf, 126 KB)
Merkblatt Nachbehandlung Hallux valgus Korrektur mit Teilbelastung (pdf, 106 KB)
Informationsblatt Weiterbehandlung 6 Wochen nach Hallux valgus Korrektur (pdf, 11 KB)
Leitlinie Hallux valgus (Originaldokument) (pdf, 697 KB)
Übungen zur Verbesserung der Beweglichkeit des Großzehengrundgelenks (pdf, 142 KB)
Übung zur Verbesserung der Belastung im Bereich Großzehengrundgelenk (pdf, 171 KB)
Aktualisierte Leitlinien Fuß und Sprunggelenk Achillessehneruptur, Hallux valgus und Außenbandrupturen OSG und Diskussion (pdf, 389 KB)
Autologous Matrix Induced Chondrogenesis plus Peripheral Blood Concentrate (AMIC+PBC) in Chondral Defects of the First Metatarsophalangeal Joint (pdf, 2 MB)
Kommentiertes OP-Video
Prof. Richter kommentiert eine Hallux Valgus/Krallenzehen OP im Video. Unter diesem Link können Sie das Video auch in HD-Qualität auf Youtube anschauen.
Achtung: Dieser Film zeigt explizit medizinische Inhalte in aller Deutlichkeit!
Sprechstundentermine vereinbaren Sie jederzeit unter 09128/5042303.
Sprechen Sie uns an
Prof. Dr. med. Martinus Richter
Facharzt für Chirurgie, Orthopädie und Unfallchirurgie, Spezielle Unfallchirurgie, Arzt für Sportmedizin, Zertifikat Fußchirurgie Deutsche Assoziation Fuß und Sprunggelenk D.A.F.
Madlen Vogel
Chefarztsekretariat
Tel.: 09128 50-43360
Fax: 09128 50-43260
kru-fusschirurgie@sana.de
Ätiologie
- Erworbene Deformität
- Familiäre Disposition
- Frauen häufiger betroffen
- Koinzidente Fußdeformitäten, z.B. Spreizfuß, Knickfuß
- Muskuläre Dysfunktion
- Posttraumatisch
- Postarthritisch
- Konstitutionelle Bänderschwäche
- Neuropathische Grunderkrankung
Pathogenese
Die Hallux valgus-Deformität betrifft sowohl die knöcherne Vorfußkonfiguration als auch die periartikulären Weichteilstrukturen. Das Metatarsale I weicht nach medial aus, wodurch es zur Verbreitung des IM-Winkel I/II kommt. Die Sesambeine werden damit nicht mehr vom Metatarsale I-Kopf bedeckt. Medialseitig wird der Metatarsale I-Kopf (Pseudoexostose) prominent und druckschmerzhaft. Durch die supinatorische Verdrehung des Metatarsale I wird die Sehne des Musculus abductor hallucis nach plantarverlagert und verliert damit seine in der Transversalebene stabilisierende Wirkung auf das Großzehengrundgelenk und wird zu einem Flexor und Pronator. Durch die valgische Achsenabweichung der Großzehe wird die Gelenkskapselmedialseitig überdehnt und verliert ihre stabilisierende Wirkung. Durch die Fehlstellung von Metatarsale I und Großzehe verlaufen die Beuge- und Strecksehnen lateral des ersten Strahls und verstärkten so die Deformität. Der an der lateralen Grundphalanx ansetzende Musculus adductor hallucis und die laterale Gelenkkapsel verkürzen sich und verstärken ihrerseits die Großzehenfehlstellung.
Spezielle Anamnese
- Familienanamnese
- Progression der Achsfehlstellung
- Schuhprobleme
- Druckstellen über der Pseudoexostose
- Belastungsschmerzen nach längerem Stehen und Gehen
- Funktionseinschränkung
- Andere Fehlformen des Fußes und der Kleinzehen
Allgemeine Anamnese
- Diabetes mellitus
- Gefäßerkrankung
- Fußpilzerkrankung
- Neurogene Erkrankungen
- Erkrankungen des rheumatischen Formenkreises
Sozialanamnese
Inspektion
- Trophische Hautveränderungen, Reizzustände der Haut über der Pseudoexostose
- Beschwielung/Hyperkeratosen
- Fußgewölbe , Rückfußstellung), Spreizfuß
- Ausmaß der Valgusdeviation und der Pronation der Großzehe: reponierbar/fixiert
- Bewegungsausmaß im Großzehengrundgelenk: aktiv/passiv
- Bewegungsschmerz, Krepitation
- Fehlstellung benachbarter Zehen, z.B. Digitus II superductus bzw. infraductus
- Beurteilung benachbarter Gelenke: Interphalangealgelenk I, Metatarsophalangealgelenk II-V, Tarsometatarsalgelenk I
- Bewegungsausmaß des unteren und oberen Sprunggelenkes
Palpation
- Fußpulse
- Neurologischer Status
Notwendige apparative Untersuchungen
- 3D-Röntgenbildgebung mit Generation folgender Röntgenaufnahmen: Röntgen gesamter Fuß beidseits dorsoplantar und seitlich unter Belastung im Stand, Metatarsaleköpfchenbelastungsaufnahme beidseits
- Bestimmung: Hallux valgus-Winkel (HV-Winkel)
- Bestimmung: Intermetatarsalwinkel I/II (IM I/II-Winkel)
- Bestimmung: Distaler Metatarsale-1-Gelenkwinkel (DMAA)
- Bestimmung: Position des Metatarsale 1-Kopf in Relation zu den Sesambeinen
- Beurteilung: Gelenkkongruenz des Metatarsophalangealgelenk 1
- Beurteilung: Arthrosegrad des Metatasophalangealgelenk 1
- Beurteilung: Metatarsus addductus?
Wir führen Röntgendiagnostik nur im Stehen mit Belastung durch, da die korrekte leitliniengerechte Analyse einer Hallux valgus Deformität und anderer Vorfußdeformitäten nur anhand von Röntgendiagnostik im Stehen MIT Belastung möglich ist. Dabei haben wir als erstes Zentrum in Europa sogar eine 3D-Röntgenbildgebung im Stehen mit PedCAT zur Verfügung. Damit ist eine noch genauere Analyse als mit Röntgenaufnahmen möglich.
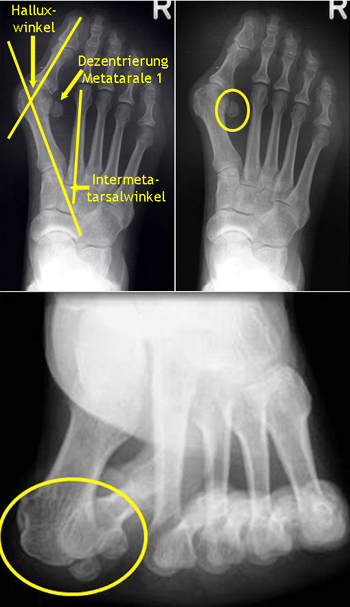
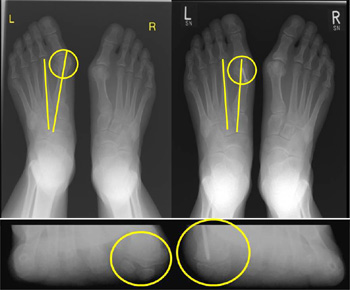
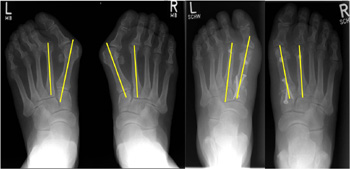
Vergrößerung der Intermetatarsalwinkels und des Halluxwinkels und Dezentrierung des Metatarsaleköpfchens von den Sesambeinen.
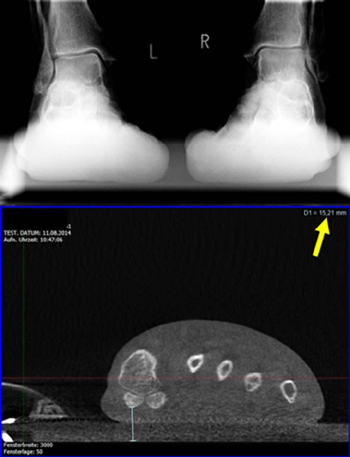
Vergleich der Abbildungsgenauigkeit zwischen Röntgen oben und PedCAT unten bei der Analyse des Großzehengrundgelenks, d.h. dem Metatarsale 1 und den Sesambeinen. Der gelbe Pfeil zeigt die auf einen hundertstel Millimeter genau Messung der Sesambeinposition, die im normalen Röntgenbild nur zu erahnen ist.
Pedographie
Wir führen immer eine Pedographie durch. Die Pedographie ist eine dynamische Kraftverteilungsmessung unter der Fußsohle in der Standphase des Gangzyklus, die als Analysemethode bei allen schmerzhaften Zuständen am Fuß eingesetzt wird. Die Pedographie ist ein wichtiger Teil der Ganganalyse. Der moderne Einsatz der Pedographie dient der objektiven Messung, Analyse und Dokumentation der biomechanischen Funktion des Fußes vor und nach therapeutischer Intervention. Diese Technik wurde maßgeblich durch den Gebrauch kapazitiver Sensoren zur dynamischen Messung der Kraftverteilung unter der Fußsohle vorangetrieben. Im Laufe der Jahre wurden einige Methoden und Einsatzmöglichkeiten verwendet, um die Kraftverteilung des Fußes zu erforschen. Viele dieser Methoden haben unser Verständnis des Fußes und seiner Funktion verändert und Einfluss auf die Therapie gehabt. Die Ergänzung der Pedographie durch eine mitlaufende, synchronisierte Videokamera erlaubt neben der Beurteilung der Kraftverteilung eine morphologische qualitative Ganganalyse.
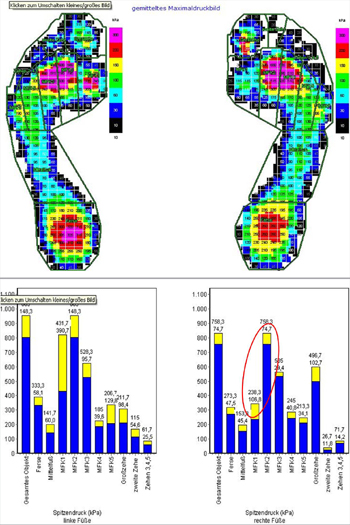
Pedographie bei Hallux valgus. Wegen der Dezentrierung des Metatarsale-1-Köpfchens von den Sesambeinen kann der erste Strahl nicht mehr genug Kraft aufnehmen und der Kraftanteil sinkt (MFK1 im unteren Bild rechts). Gleichzeitig wird diese Kraft auf das Metatarsale-2-Köpfchen transferiert (MFK2 im unteren Bild rechts), was dort zur Metatarsalgie führt.
VIDEO >> Video einer Pedographie
- Neurogene Fußdeformität
- Fehlverheilte Frakturen
Leicht / Moderat | Schwer | |
|---|---|---|
IM-Winkel | <=18° | >18° |
HV-Winkel | <=40° | >40° |
Bitte beachten Sie: Die folgenden Abbildungen zeigen explizit medizinische Themen in aller Deutlichkeit.
Ziel der Therapie ist:
- Schmerzreduktion
- Korrektur der Fehlstellung
- Funktionsgewinn
Da der Hallux valgus eine strukturelle Deformität ist, kann diese nur operativ korrigiert werden. Eine Korrektur mit Schienen ist beim Erwachsenen nicht möglich, d.h. wenn die Schiene wieder abgenommen wird ist die Deformität wie vorher.
Nichtoperative (konservative) Therapie:
- Beratung mit Aufklärung über mögliche Therapieformen und Verhaltensweisen
- Aufklärung über Sportmöglichkeiten und optimale Schuhversorgung (weiches Oberleder, große Zehenbox)
Medikamentöse Therapie:
- Nicht-steriodale Anti-Rheumatika (NSAR)
- Krankengymnastik, manuelle Therapie
- Zehenspreizer
- Zehenpolster
- Einlagen mit retrokapitaler Abstützung bei Metatarsalgien
- Sohlenversteifung und Ballenrolle bei schmerzhafter Arthrose des Großzehengrundgelenks
- Orthesen
Operative Therapie:
- Allgemeine Indikationskriterien
- Schmerzen, Leidensdruck
- Einschränkung der Lebensqualität
- Schuhprobleme durch Druckstellen
- Rezidivierende Ulcera über der Pseudoexostose
- Funktionseinschränkung
- Progressive Deformität
- Drohende Kleinzehendeformitäten
Häufige Operationsverfahren:
Die operative Therapie des Hallux valgus betrifft sowohl den knöchernen Vorfuß als auch die periartikulären Weichteilstrukturen. Zur operativen Behandlung eines Hallux valgus werden eine Vielzahl von operativen Methoden in der Literatur beschrieben. Grundsätzlich ist dabei zu unterscheiden:
- gelenkerhaltenden Operationen
- Abtragung der Pseudoexostose mit Weichteileingriff
- Korrekturosteotomien im Bereich des Metatarsale, des Os Cuneiforme mediale oder der Grundphalanx
- gelenkresezierenden Operationen
- Resektionsinterpositionarthroplastik
- Arthrodese
Abhängig vom Schweregrad kommen prinzipiell folgende gelenkerhaltende Verfahren in Frage:
- Die Durchführung eines zusätzlichen „Laterale Release“ ist bei moderaten und schweren Deformitäten zu empfehlen
- Beim Vorliegen eines DMAA >10°: retrokapitale Korrekturosteotomie mit medialer Keilentnahme (mod. nach Reverdin Green)
- Beim Vorliegen einer begleitenden symptomatischen Arthrose des Metatarsophalangealgelenk I ist die Dekompression des Gelenks durch Verkürzung des Metatarsale I oder die Arthrodese indiziert
- Die Resektionsarthroplastik des Metatarsophalangealgelenks I ist bei strenger Indikationsstellung (geringe Mobilität des Patienten, keine Entlastung oder Teilbelastung möglich, ungenügende Knochenqualität, symptomatische Arthrose, Begleiterkrankungen) und ausführlicher Aufklärung über die möglichen Langzeitfolgen (Transfermetatarsalgie, Fehlstellungsrezidiv, Funktionsverlust) möglich
Planung und Vorbereitung
- OP-Skizze bei Korrekturosteotomien
Die Wahl des Operationsverfahrens richtet sich nach dem Ausmaß der Deformität und der Kraftverteilung unter der Fußsohle. Dabei kommen verschiedene Techniken mit Osteotomie (Durchtrennung) des 1. Mittelfußknochens zur Korrektur in Frage. Das Ziel dieser Korrektur ist neben einer Re-Orientierung der Großzehe vor allem die Re-Orientierung des 1. Mittelfußknochens. Dadurch wird auch die Belastung, d.h. die Kraftverteilung unter der Fußsohle, normalisiert. Die Korrektur erfolgt bei uns nach der aktuellen Leitlinie aus dem Jahr 2025 wonach bei ausgeprägten Demormitäten auch das Tarso-Metatarsale-1-Gelenk mit korrigiert und arthodesiert wird (Korrekturarthrodese).
Distale Osteotomie Metatarsale modifiziert nach Chevron / Reverdin Green
Beim einfachem bis mittlerem Hallux valgus ist die so genannte Chevronosteotomie die Operation, die je nach Technik und Stellung des Gesamtvorfußes in einer verkürzenden Länge erhaltenden und verlängernden Technik für den 1. Mittelfußknochen durchgeführt werden kann. Diese kommt bei uns bis zu einem Intermetatarsalwinkel von 16° zur Anwendung. Wir verwenden eine modifizierte Technik mit optimierter Sägeschnittführung, die in Kombination mit unserer speziellen Verschraubungstechnik (2,7 mm Titan Zugschraube) eine sofortige volle Belastbarkeit gewährleistet. Durch die spezielle Titanlegierung bei den verwendeten Schrauben sind diese sehr gut verträglich und müssen in der Regel nie wieder entfernt werden. Bei distalem Metatarsale-1-Gelenkwinkel (DMAA) von mehr als 10° und Gelenkinkongruenz des Metatarsophalangealgelenk 1 korrigieren wir dies mit einer speziellen Osteotomie modifiziert nach Reverdin-Green.
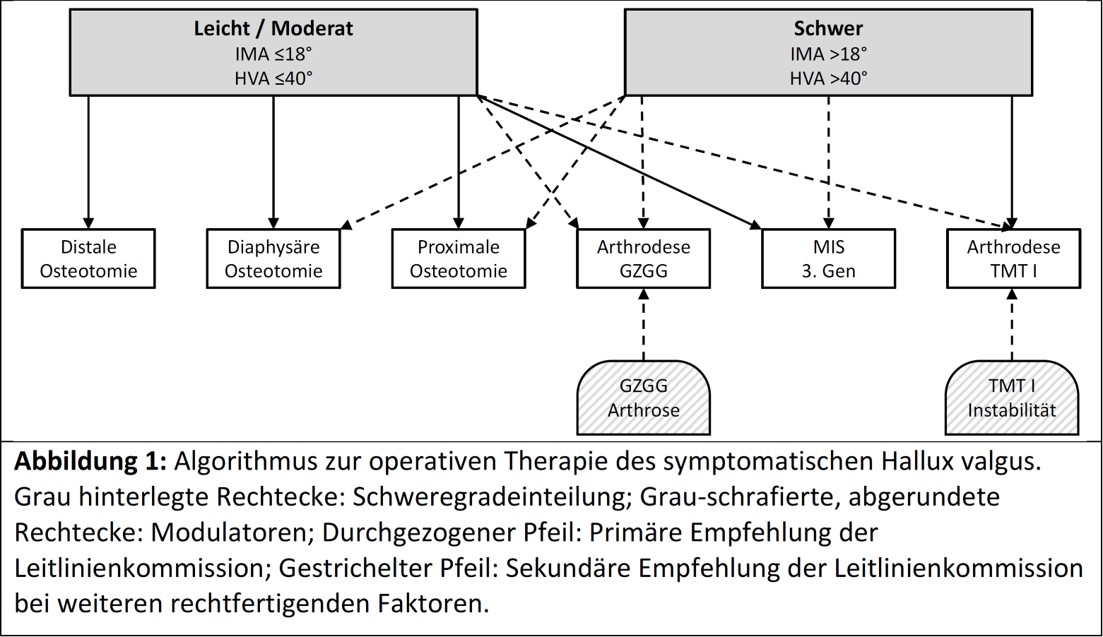
Entscheidungsalgorithmus Leitlinie Hallux valgus Korrektur 2025
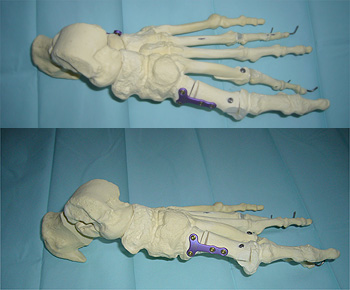
Modell zur Veranschaulichung von verschiedenen Korrekturmethoden. Zu sehen ist eine proximale Korrekturosteotomie mit Knochentransplantat und Stabilisation mit winkelstabiler polyaxialer Platte (R-Lock klein) und zusätzlich eine distale modifizierte Korrekturosteotomie modifiziert nach Chevron mit Schraubenosteosynthese. Am zweiten Strahl ist eine spezielle Osteotomie (modifiziert nach Weil) zur Verkürzung eines Knochens mit daraus folgender Metatarsalgie gezeigt. An der zweiten und vierten Zehe sind verschiedene Methoden zur Korrektur einer Krallenzehe gezeigt.
Modifizierte Chevron-osteotomie. Oberes Bild links vor und rechts nach Korrektur mit Normalisierung des Intermetatarsal-Winkels. Unteres Bild mit Rezentierung des Metatarsale-1-Köpfchens auf die Sesambeine (im Bild rechts).
Scarfosteotomie Metatarsale (kommt bei uns nicht zur Anwendung)
Bei der Scarfosteotomie wird der Knochen Z-förmig durchtrennt und dann das Metatarsaleköpfchen nach lateral verschoben und mit 2 Titanschrauben befestigt.
Ludloffosteotomie Metatarsale (kommt bei uns nicht zur Anwendung)
Die Ludloffosteotomie ist eine schräge Durchtrennung des Knochens im proximalen (körpernäheren) Anteil, wobei über die Schraube ohne Verkürzung der distale (körperferne) Anteil wieder in eine anatomische Stellung nach außen gedreht wird. Hier kommen Titanschrauben zu Anwendung, die in den Knochen versenkt werden, so dass sie nicht entfernt werden müssen.
Proximale Korrekturosteotomie Metatarsale (Open Wedge) (Focal Dome oder Closed Wedge kommt bei uns nicht zur Anwendung)
Die bei uns in der Regel verwendete proximale Korrekturosteotomie mit „Open Wedge“ Technik (öffnende Keilosteotomie) erlaubt einen vollen Längenerhalt. Eine Knochentransplantation in den Osteotomiespalt in Kombination mit der von uns entwickelten winkelstabilen polyaxialen Platte (R-Lock klein) gewährleistet eine sofortige volle Belastbarkeit und sichere Ausheilung. Auch diese Implantate sind aus einer speziellen Titanlegierung und müssen somit in der Regel nicht entfernt werden. Bei distalem Metatarsale-1-Gelenkwinkel (DMAA) von mehr als 10° und Gelenkinkongruenz des Metatarsophalangealgelenk 1 korrigieren wir dies mit einer zusätzlichen distalen Osteotomie modifiziert nach Reverdin-Green (s.o.).
Proximale Korrekturosteotomie "Open Wegde" mit R-Lock®. Oberes Bild links vor und rechts nach Korrektur mit Normalisierung des Intermetatarsal-Winkels. Mittleres Bild mit Rezentierung des Metatarsale-1-Köpfchens auf die Sesambeine (im Bild rechts). Unteres Bild R-Lock® am Knochen.
Korrekturarthrodese Tarso-Metatarsal-1-Gelenk (modifizierter Lapidus)
Bei schwersten Fehlstellungen, die bereits zu arthrotischen Veränderungen als auch Instabilitäten der Basis des Mittelfußknochens zum proximalen Cuneiforme 1-Knochen geführt haben, besteht die einzige Möglichkeit, sowohl die Fehlstellung als auch die Instabilität oder die Arthrose zu beheben, in einer Versteifung in Kombination einer Achsenkorrektur. Hierbei wird die Funktion des Vorfußes durch die Versteifung in keiner Weise beeinträchtigt. Vielmehr werden gerade durch die Wiederherstellung der anatomisch korrekten Achsen durch den zusätzlichen Stabilitätsgewinn erhebliche Beschwerden abgestellt. Bei distalem Metatarsale-1-Gelenkwinkel (DMAA) von mehr als 10° und Gelenkinkongruenz des Metatarsophalangealgelenk 1 korrigieren wir dies mit einer zusätzlichen distalen Osteotomie modifiziert nach Reverdin-Green (s.o.).
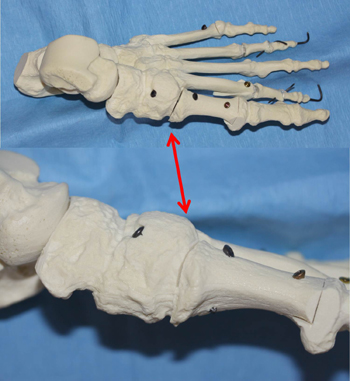
Korrekturarthrodese Tarso-Metatarsal-1-Gelenk (modifizierter Lapidus, roter Pfeil) am Knochenmodell mit Schraubenfixierung.
Korrekturarthrodese Tarso-Metatarsal-1-Gelenk (modifizierter Lapidus), links vor und rechts nach Korrektur mit Normalisierung des Intermetatarsal-Winkels.
Korrekturosteotomie Großzehengrundglied (Akin)
Die Korrekturosteotomie des Großzehengrundglied (Akin) kommt bei uns nur selten zur Anwendung weil nur der Hallux valgus-Winkel (HV-Winkel) aber nicht der Intermetatarsalwinkel I/II (IM I/II-Winkel), der distale Metatarsale-1-Gelenkwinkel (DMAA), die Fehlposition des Metatarsale 1-Kopf in Relation zu den Sesambeinen, oder die Gelenkinkongruenz des Metatarsophalangealgelenk 1 korrigiert werden können. Diese Methode kommt bei uns nur zu Anwendung wenn ein (zusätzlicher) Hallux valgus interphalangeus besteht, bei dem die Deformität nicht im Großzehengrundgelenk sondern in Großzehenendgelenk lokalisiert ist.
Bei begleitenden Deformitäten im Bereich des Mittel- und/oder Rückfußes sind häufig weitere Osteotomien nötig. Wir haben diese komplexen Osteotomien zur Veranschaulichung an Modellen durchgeführt, die wir in unseren Sprechstunden zur Veranschaulichung präsentieren.
Da die Kraftverteilung im Vorfußbereich entscheiden für das Ausheilungsergebnis ist, setzen wir bei komplexen Fällen die intraoperative Pedographie zur Optimierung diese Kraftverteilung ein.
Weiterhin entscheidend für die kosmetisch schöne Ausrichtung ist sowohl die Wiederherstellung der anatomischen Verhältnisse der Sesambeine als auch der 1. Zehe. Hierbei werden Weichteilraffungen durchgeführt, um die Sesambeine wieder unter das Mittelfußköpfchen zu fixieren. Des Weiteren muss in einzelnen Fällen bei starken Abweichungen der Zehe nach außen ein kleiner Knochenspan entfernt werden, um somit wieder eine völlig gerade Zehe herzustellen.
Am Ende der Operation wird bereits ein spezieller Verband mit Schiene (Hallufix®) angelegt, der innerhalb der ersten 3 Wochen nach der Operation beibehalten werden sollte (s. Merkblatt Nachbehandlung Hallux-valgus-Korrektur). Zusätzlich ist das Tragen einer Orthese (Vorfußentlastungsschuh oder Vacupedes) während dieser Zeit nötig (s. Merkblatt Nachbehandlung Hallux-valgus-Korrektur). Der Fuß kann damit voll belastet werden ohne Gehstützen außer wenn eine zusätzliche Korrekturarthrodese des Tarso-Metatarsale-1-Gelenks erfolgt (s.o.). Dann ist Teilbelastung mit 15kg mit Gehstützen nötig. Die Mobilisation erfolgt bereits am OP-Tag.
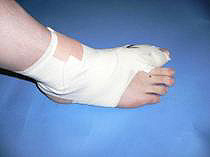
Fuß nach Hallux valgus Korrektur mit Redressionsverband. Wir verwenden zusätzlich einen Schiene mit Gelenk (Hallufix®) um eine Ausheilung in optimaler Stellung und guter Beweglichkeit zur gewährleisten.
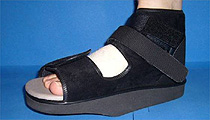
Fuß nach Hallux valgus Korrektur mit Redressionsverband im Vorfußentlastungsschuh.
Wir führen derzeit keine sog. minimalinvasive Vorfußchirurgie durch, da die Ergebnisse dieser Methoden derzeit eindeutig unzuverlässiger sind als mit der herkömmlichen Vorfußchirurgie, die auch im Gegensatz zur minimalinvasiven Methode leitliniengerecht ist.
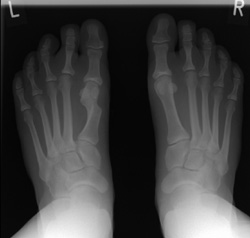
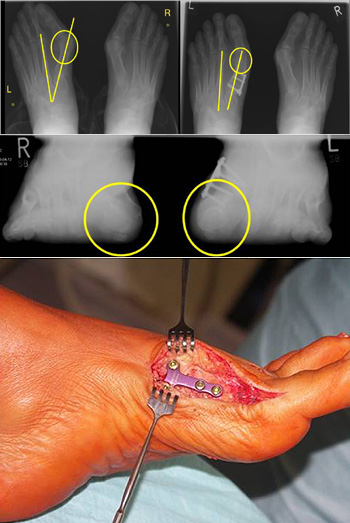
In deutlicher Deformität verheilte auswärtige minimalinvasive Korrektur eines Hallux valgus. Die Abbildung zeigt eine dorsoplantare beidseitige Röntgenaufnahme mit Belastung, die eine deutliche Verkürzung des Metatarsale 1 zeigt.

Die Abbildung zeigt eine beidseitige Metatarsaleköpfchenbelastungsaufnahme, die eine deutliche Elevation und Pronation (rechts) im Vergleich zur Gegenseite (links) zeigt.
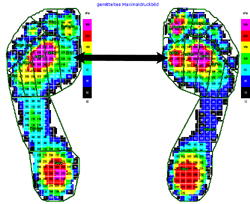
Die Abbildung zeigt das Maximaldruckbild der präoperativen dynamischen Standardpedographie mit deutlicher Verringerung des Kraftanteils plantar des Metatarsale-1-Köpfchens (links) im Vergleich zur Gegenseite (rechts).
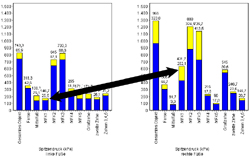
Die Abbildung zeigt Spitzendrücke der präoperativen dynamischen Standardpedographie mit deutlicher Verringerung des Spitzendrucks absolut und relative plantar des Metatarsale-1-Köpfchens (links) absolut und relativ im Vergleich zur Gegenseite (rechts). Es folgte eine Verlängerung, Plantarisierung und Supination des Metatarsale-1-Köpfchens, Einsetzen eine trikortikalen autogenen Beckenkammspans und autologer Spongiosa und Fixierung mittels winkelstabiler polyaxialer Platte (R-Lock klein, Intercus, Rudolstadt) und transfixieremden K-Draht.
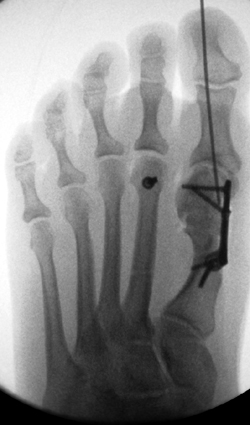
Intraoperatives Röntgenbildverstärkerbilder dorsoplantar.
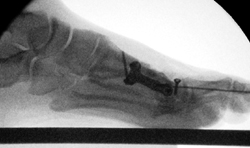
Intraoperatives Röntgenbildverstärkerbilder seitlich.
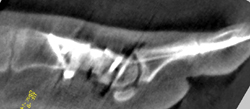
Intraoperatives 3D-Bild sagittal.
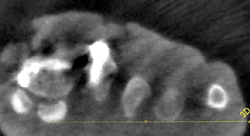
Intraoperatives 3D-Bild axial.

Die Abbildung zeigt die Maximalkraftbilder der intraoperativen Pedographie mit massiv vermindertem Kraftanteil plantar des Metatarsale-1-Köpfchens vor der Korrektur (links) und normalisierten Kraftanteil plantar des Metatarsale-1-Köpfchens nach der Korrektur (Mitte) im Vergleich zum Kraftanteil plantar des Metatarsale-1-Köpfchens der Gegenseite (rechts).
Allgemeine Risiken und Komplikationen:
- Hämatom
- Wundheilungsstörung
- Wundinfekt
- tiefe Beinvenenthrombose
- Embolie
- Nerven/Gefäßläsion
- Chronisch regionales Schmerzsyndrom
Spezielle Risiken und Komplikationen:
- Verkürzung des ersten Strahls
- Funktionsbehinderung im Großzehengrundgelenk
- Pseudarthrose
- Fehlstellungsrezidiv
- Osteonekrose des Metatarsale-1-Köpfchens
- Hallux varus
- Transfermetatarsalgie
- Streck- oder Beugesehnenläsion mit Funktionseinschränkungen
Prognose
Unbehandelt oder bei nichtoperativer (konservativer) Behandlung meist progrediente Deformität, die jedoch nicht zwangsläufig zu Schmerzen und zu starkem Leidensdruck führt.
Prävention
- Primär: Fußgerechtes Schuhwerk
- Sekundär: Fußgymnastik, Orthesenversorgung, Einlagenversorgung
- Tertiär: Konsequente postoperative Nachbehandlung nach Operation


