Frakturen des OSG sind die häufigsten Frakturen und machen 10% aller Frakturen aus. Es treten somit zwischen 5.000 und 15.000 Frakturen des oberen Sprunggelenkes in Deutschland pro Jahr auf. Hierdurch werden Kosten von 50-100 Millionen Euro verursacht, die sich aus den Behandlungskosten, aber auch aus den Folgekosten, wie Krankengeld, Rentenansprüchen etc. zusammensetzen.
Frakturen des Sprunggelenks
Sprunggelenksluxationsfrakturen
Gegenwärtig werden die Brüche für die operative Versorgung bevorzugt anatomisch nach Danis oder abgeleitet nach Weber eingeteilt, und zwar abhängig von der Höhe des Wadenbeinbruchs im Verhältnis zur bindegewebigen Verbindung zwischen Waden- und Schienbein (Syndesmose).
Diese Einteilung wurde von der Arbeitsgemeinschaft für Osteosynthesefragen (AO) in ihre Klassifikation übernommen und weiter differenziert:
Klassifikation nach Danis-Weber
Typ | Frakturlokalisation | Syndesmosenverletzung |
|---|---|---|
A | Fraktur unterhalb der Syndesmose | Syndesmose immer intakt |
B | Fraktur auf Höhe der Syndesmose | Syndesmose häufig mit verletzt |
C | Fraktur oberhalb der Syndesmose | Syndesmose immer mit verletzt |
Das Ausmaß der Gelenkschädigung steigt von A bis C an. Begleitverletzungen wie Innenknöchelbruch und hinteres Schienbeinkantenfragment (Volkmann´sches Dreieck) können das Ausmaß der Gelenkschädigung erhöhen. Diese Einteilung bezieht sich ausschließlich auf die örtliche Lage des Wadenbeinbruchs. Aus der Zuordnung lässt sich annähernd auf die zu erwartende begleitende Läsion der gabelstützenden Bänder der Syndesmosen-Region und der Membrana interossea schließen.
Seltener wird die Klassifikation nach Lauge-Hanson angewendet. Diese Einteilung ist an der Position des Fußes und der Bewegungsrichtung der Talusrolle zum Unfallzeitpunkt orientiert:
Klassifikation nach Lauge-Hansen
Häufig- keit | Klassifikation | Abk. | Fuß- position | Richtung der Talusbewegung | Häufige Terminologie |
|---|---|---|---|---|---|
1 | Supination / Außenrotation | SL | Inversion | Außenrotation | Außenrotations- verletzung ohne Diastase |
2 | Pronation / Abduktion | PA | Eversion | Abduktion | Abduktions- verletzung |
3 | Pronation / Außenrotation | PL | Inversion | Außenrotation | Außenrotations- verletzung mit Diastase |
4 | Supination / Adduktion | SA | Inversion | Adduktion | Adduktions- verletzung |
5 | Pronation / Dorsalextension | PD | Eversion | Dorsal- extension | Vertikale Kompressions- fraktur |
Als Begleitverletzungen kommen zur grundsätzlich immer vorhandenen Läsion am Außenknöchel auch Innenknöchelbrüche und bei Brüchen der Arten Weber-B und -C auch Läsionen der lasttragenden unteren Schienbeinfläche vor. An ihr setzt nämlich hinten und vorn das jeweilige Syndesmosenband an, so dass bei großer Gabelspannung im Augenblick des Bruchs bei gleichzeitiger Last auf z. B. der hinteren (dreieckigen) Gelenkkante diese in Form eines kombinierten Abriss-Abdrück-Bruches verletzt wird. Diese postero-laterale Schienbeinkante, das sogenannte Volkmann’sche Dreieck (nach Richard von Volkmann 1872), weist prognostisch auf eine schwere Variation eines Weber-B- oder C-Bruches hin, weil zu seiner Entstehung ein großer Stauchungsanteil nötig ist, der zusätzliche Schäden an den Knorpeln verursacht.
Die Instabilität der Sprunggelenkgabel ist eine Folge des typischen Frakturmechanismus, der prinzipiell das Sprungbein aus der Gabel kippt. Kommt es dabei zu einer Fraktur des Außenknöchels unterhalb der Syndesmose, ist die Gabelstabilität natürlich immer unverändert (Weber A-Fraktur). Kommt es bei der Frakturentstehung zu einer Fraktur des Wadenbeins in Höhe der Syndesmose, wird diese zerreißen. Da es sich bei diesem Frakturtyp (Weber B-Fraktur) um eine Schrägfraktur handelt, zerreißt die vordere Syndesmose, während die hintere (stabilere) Syndesmose mit dem Fragment verbunden bleibt und wie ein Türscharnier mit dem Fragment nach außen aufklappt. Bei Weber C-Frakturen kommt es durch Kippung des Sprungbeins zunächst zur Sprengung der Syndesmosenregion, bevor die verbleibende Kraft das Wadenbein bricht. Die Schädigung der Syndesmose kann in 2 Variationen erfolgen: Entweder zerreißen beide Syndesmosenbänder (und Teile der Membrana interossea bis in Höhe der Fibulafraktur). Viel häufiger zerreißt das vordere schwächere Syndesmosenband und das hintere (stabilere) Band bleibt erhalten, dafür reißt der Bandansatz am unteren Schienbein breitflächig aus. Hierzu tragen Stauchungskräfte des Talus gegen die distale Tibiagelenkfläche bei. Diese Abrissfraktur mit der Bezeichnung Volkmann'sches Dreieck ist bei Weber B möglich und bei Weber C Frakturen sehr häufig und die Ursache für eine komplette Gabelinstabilität des oberen Sprunggelenks.
Voraussetzung für ein gutes Ergebnis ist eine anatomische (also komplett normale) Wiederherstellung der Knochenform und der stabilen Gelenkführung. Nur unverschobene Brüche sollten daher nichtoperativ ohne Operation durch äußere Stabilisierung (z. B. Gips) behandelt werden. Bei Patienten mit schweren Durchblutungsstörungen bei Gefäßerkrankungen, Diabetes oder Nikotinabusus sollten aber auch dislozierten Brüchen entweder nichtoperativ oder minimal-invasiv operativ versorgt werden. Die Brüche müssen in Narkose eingerichtet und das Repositionsergebnis mit perkutan (durch die Haut) eingebrachten Bohrdrähten gehalten und das Gelenk eingegipst werden. Offene Operationen mit Freilegung der Fragmente haben hier den großen Nachteil von Wundheilungsstörungen, die das klinische Ergebnis erheblich verschlechtern und sogar in letzter Konsequenz zur Amputation des operierten Unterschenkels führen können.
Bei allen anderen Brüchen mit verschobenen Knochenbruchstücken und bei Verletzung der Gabelbänder ist in der Regel eine offene Operation mit Reposition und Osteosynthese und wenn nötig Bandstabilisierung notwendig. Alleinige Schraubenosteosynthesen sind nur bei einfachen Spiral-oder Schrägbrüchen möglich, Mehrfragmentbrüche werden mit Einzelschrauben zu größeren Fragmenten vereinigt, die dann mit einer Platte stabilisiert werden.
Stabilisierung der Gelenkgabel
Bei Gabelinstabilität mit Zerreißung der Syndesmose muss die Verbindung Fibula-Tibia mit einer oder mehreren Stellschrauben fixiert werden. Die Stellschraube hat die Aufgabe, die zunächst stabil versorgte Fibula in das Gelenk zum Schienbein (Incisura fibularis) einzupassen und dort im korrekten Abstand einzustellen (daher Stellschraube). Eine Kompressionswirkung darf die Schraube nicht ausüben. Daher muss für die Implantation in beiden beteiligten Knochen (Fibula und Tibia) ein Gewinde vorgeschnitten werden. Da die Sprunggelenkgabel aber nicht absolut stabil werden darf, sondern nur elastisch-stabil, um die Drehbewegung des Wadenbeins im Sprunggelenk zu ermöglichen, wird die Stellschraube immer bereits nach Ablauf von 6 Wochen nach erfolgter Bandheilung vor Übergang zur Vollbelastung entfernt.
- Die oft sehr dünnen Hautverhältnisse, zusammen mit der durch Schwellung und knöcherner Fehlstellung erfolgten Bindegewebsschädigung, führen leicht zu Drucknekrosen der Haut, die gelegentlich sogar die vorzeitige Metallentfernung notwendig machen. Besonders kritisch in dieser Hinsicht ist die Situation, bei der nach dem (Verrenkungs-) Bruch das Gelenk in Verrenkungsposition verbleibt, weil dabei die Haut meist über dem gebrochenen Innenknöchel massiv unter Spannung gerät. Hier kann nur eine schnellstmögliche Grobreposition (Einrenkung) durch Längszug an der Ferse – notfalls auch durch Laien (z. B. Sporttrainer) – das Schlimmste verhindern.
- Bei zu früher Belastung (mangelnde Compliance) droht eine Verlagerung oder gar der Ausbruch des Osteosynthese-Materials mit der Folge einer ausbleibenden Bruchheilung oder Falschgelenkbildung (Pseudarthrose). Besonders häufig tritt diese Komplikation bei älteren Patienten auf, deren Knochen aufgrund einer Osteoporose kaum Halt für das Osteosynthese-Material bietet und die zudem wegen des höheren Alters auch Probleme bei der sicheren Durchführung der Bruch-Entlastung mittels Unterarm-Gehstützen haben.
- Tiefe Wundinfektionen können zu einer Knocheninfektion (Osteomyelitis) und/oder einer frühzeitigen massiven Arthrose des Sprunggelenkes führen. Oft ist hier die operative Versteifung des Gelenkes die einzig mögliche definitive Maßnahme, um schmerzfreies Gehen zu ermöglichen.
- Die Ruhigstellung oder Entlastung eines Beines führt besonders nach Operationen zu einer deutlichen Erhöhung des Risikos für das Entstehen einer tiefen Venenthrombose. Zur Prophylaxe werden tägliche Injektionen von niedermolekularem Heparin durchgeführt.
- Komplikationen sind besonders häufig bei Patienten mit Durchblutungsstörungen (z. B. starke Raucher) oder bei Diabetikern.
- Darüber hinaus kann eine unzureichende Reposition des Knochenbruchs zu einer Fehlverheilung (Malunion) und schmerzhaften Funktionseinschränkungen bis hin zur posttraumatischen Arthrose führen. Bereits eine Verkürzung oder Verschiebung (Translation) des distalen Außenknöchel-Fragments um 2 mm oder eine Verkippung oder Rotation um 5° führen zu einer deutlichen Veränderung der Biomechanik und zum Risiko einer Instabilität und vorzeitigen Arthrose - weshalb eine exakte intraoperative Reposition notwendig ist. Klassischerweise kommt es bei einem Außenknöchelbruch zu einer Verschiebung des distalen Fragments nach außen (lateral) und nachfolgend zu einer Verkippung der Talusrolle nach außen (Valgisierung). In seltenen Fällen ist eine Korrektur-Osteotomie notwendig.
- Eine exakte Reposition ist am ehesten in einer korrekten Röntgenaufnahme des oberen Sprunggelenks (a.p. mit 20° Innenrotation, sog. Mortise view nach Weber) zu erkennen. Dabei ist der Gelenkspalt innen, außen und oben gleichmäßig weit, eine gedachte Begrenzungslinie der Sprunggelenkgabel zeigt nur einen kleinen Spalt (Soft spot) zwischen Tibia und Fibula, jedoch keine Stufenbildung. In Höhe dieses Soft spots liegt innenseitig an der Fibula auch ein kleiner Dorn als Ansatz der vorderen Syndesmose, der dem proximalen Knorpelende des oberen Sprunggelenks entspricht und bei einer Verkürzung nach proximal verlagert ist. Außerdem lässt sich im Normalfall ein Kreis exakt in die distale Kontur der Außenknöchelspitze und die seitliche Begrenzung des Processus fibularis tali denken, nicht jedoch bei einer Verkürzung des Außenknöchels. Bei einer Verdrehung des Außenknöchelfragments ist außerdem im CT die Kongruenz zwischen Malleolus lateralis und Incisura fibularis tibiae aufgehoben.
Wir führen die gesamte Behandlung streng nach der vorliegenden Leitlinie und ergänzen die Operation bei komplexen Frakturmorpholgie und bei allen Versorgungen mit sog. Stellschraube durch die intraoperative 3D-Röntgenbildgebung.
Bei OSG Frakturen liegt häufig eine Knorpelverletzung vor, die den Heilverlauf erheblich beeinflusst. Deshalb sollte der gesamte Knorpel bei der Versorgung auf jeden Fall genau inspiziert werden. Bei den heute vorhandenen knorpelchirurgischen Möglichkeiten sollten diese Knorpelschäden bereits bei der Akutversorgung adressiert werden, da gerade bei frischen Verletzungen die knorpelchirurgischen Maßnahmen besonders Erfolg versprechend sind.
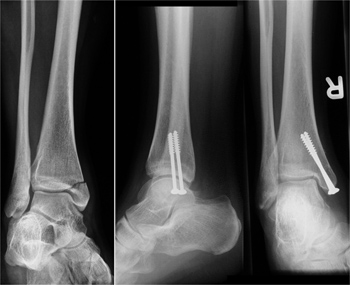
Isolierte Innenknöchelfraktur mit Schrauben-osteosynthetischer Versorgung.
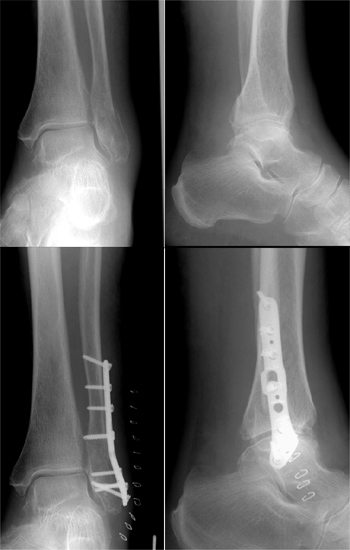
OSG-Luxationsfraktur bei stark osteoporotischem Knochen und Plattenosteosynthese mit winkelstabiler Platte.
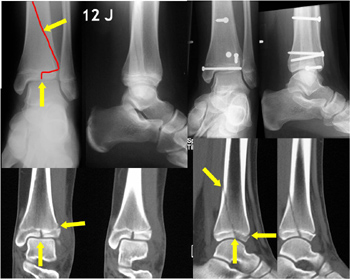
Übergangsfraktur ("Triplane") bei einem 12-jährigen Jungen mit osteosynthetischer Versorgung.
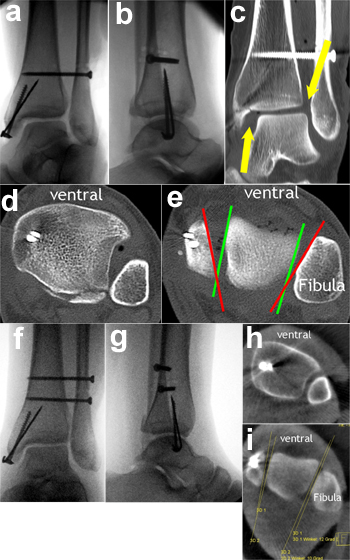
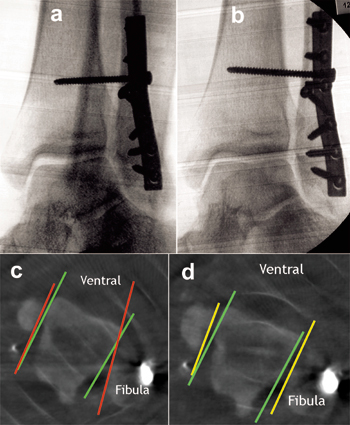
OSG-Luxationsfraktur Typ Weber-C, zunächst ohne intraoperative 3D-Röntgen-bildgebung. Es erfolgte eine offene Reposition mit Arthrotomie des OSG und interne Fixation mit Schrauben-/Drahtosteosynthese des Innenknöchels und einer quadrokortikalen Stellschraube (Abb. a und b). Eine intraoperative 3D-Röntgenbildgebung war nicht möglich, da das Gerät defekt war. Es erfolgte eine postoperative Computer-tomographie, die eine vermehrte Lateralisierung (Abb. c: koronare Reformation), vermehrte Dorsalisierung (Abb. d: axiale Reformation auf Höhe der Inzisura fibulae der Tibia) und vor allem vermehrte Aussenrotation (Abb. e: axiale Reformation auf Höhe Innenknöchel / Taluskörper / Außenknöchel) der distalen Fibula im Vergleich zur anatomischen Position zeigte. Dadurch bestand eine inakzeptable Gelenkinkongruenz des OSG. Insbesondere die vermehrte Außenrotation der distalen Fibula führte zu einer vermehrte Konvergenz, d.h. ventralen Öffnung der Knöchelgabelgelenkflächen (rote Linien auf Abb. e), die erheblich von der physiologischen Konvergenz abweicht, die immer an der Konvergenz der medialen und lateralen Gelenkfläche des Talus abzulesen ist (grüne Linien auf Abb. e). Es wurde eine Revision indiziert. Dabei erfolgte eine erneute offene Reposition mit Arthrotomie des OSG und interne Fixation, diesmal mit zwei quadrokortikalen Stellschrauben (Abb. f und Abb. g). Die intraoperative 3D-Röntgenbildgebung zeigte nun eine anatomische Stellung der distalen Fibula mit guter Gelenkkongruenz (Abb. h: axiale Reformation auf Höhe der Inzisura fibulae der Tibia und Abb. i: axiale Reformation auf Höhe Innenknöchel / Taluskörper / Aussenknöchel). Die Software des ARCADIS-3D erlaubt bereits intraoperativ eine genaue Winkelmessung. Hier bestand eine Konvergenz der Knöchelgabelgelenkflächen von 12° und eine Konvergenz der medialen und lateralen Gelenkfläche des Talus von 10°. Daraus resultiert eine Differenz der Konvergenz zwischen der Knöchelgabelgelenkflächen und der medialen und lateralen Gelenkfläche des Talus von 2° was fast optimal ist. Diese Konvergenzwinkel sind nicht mittels 2D-Röntgenbildgebung erkennbar.
OSG-Luxationsfraktur Typ Weber-C. Es erfolgte eine offene Reposition mit Arthrotomie des OSG und interne Fixation mit Plattenosteosynthese der Fibula und einer trikortikalen Stellschraube (Abb. a). Die intraoperative 3D-Röntgenbildgebung zeigte eine vermehrte Innenrotation der distalen Fibula im Vergleich zur anatomischen Position (Abb. b: axiale Reformation auf Höhe Innenknöchel / Taluskörper / Außenknöchel). Die vermehrte Innenrotation der distalen Fibula führte zu einer verringerten Konvergenz, d.h. ventralen Öffnung der Knöchelgabelgelenkflächen (rote Linien auf Abb. b), die erheblich von der physiologischen Konvergenz abweicht, die immer an der Konvergenz der medialen und lateralen Gelenkfläche des Talus abzulesen ist (grüne Linien auf Abb. b).Dadurch bestand eine inakzeptable Gelenkinkongruenz des OSG. Es erfolgte im selben Eingriff eine erneute offene Reposition und Neuplatzierung der Stellschraube (Abb. c). Die intraoperative 3D-Röntgenbildgebung zeigte nun eine anatomische Stellung der distalen Fibula mit guter Gelenkkongruenz (Abb. d: axiale Reformation auf Höhe Innenknöchel / Taluskörper / Außenknöchel).
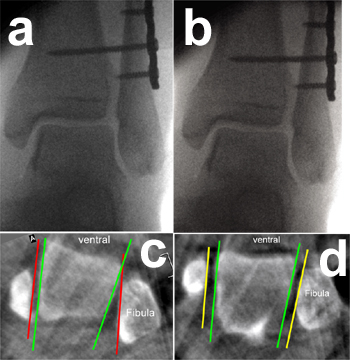
OSG-Luxationsfraktur Typ Weber-C. Es erfolgte eine offene Reposition mit Arthrotomie des OSG und interne Fixation mit Plattenosteosynthese der Fibula und einer trikortikalen Stellschraube (Abb. a). Die intraoperative 3D-Röntgenbildgebung zeigte eine vermehrte Innenrotation der distalen Fibula im Vergleich zur anatomischen Position (Abb. b: axiale Reformation auf Höhe Innenknöchel / Taluskörper / Außenknöchel). Die vermehrte Innenrotation der distalen Fibula führte zu einer verringerten Konvergenz, d.h. ventralen Öffnung der Knöchelgabelgelenkflächen (rote Linien auf Abb. b), die erheblich von der physiologischen Konvergenz abweicht, die immer an der Konvergenz der medialen und lateralen Gelenkfläche des Talus abzulesen ist (grüne Linien auf Abb. b). Dadurch bestand eine inakzeptable Gelenkinkongruenz des OSG. Es erfolgte im selben Eingriff eine erneute offene Reposition und Neuplatzierung der Stellschraube (Abb. c). Die intraoperative 3D-Röntgenbildgebung zeigte nun eine anatomische Stellung der distalen Fibula mit guter Gelenkkongruenz (Abb. d: axiale Reformation auf Höhe Innenknöchel / Taluskörper / Außenknöchel).
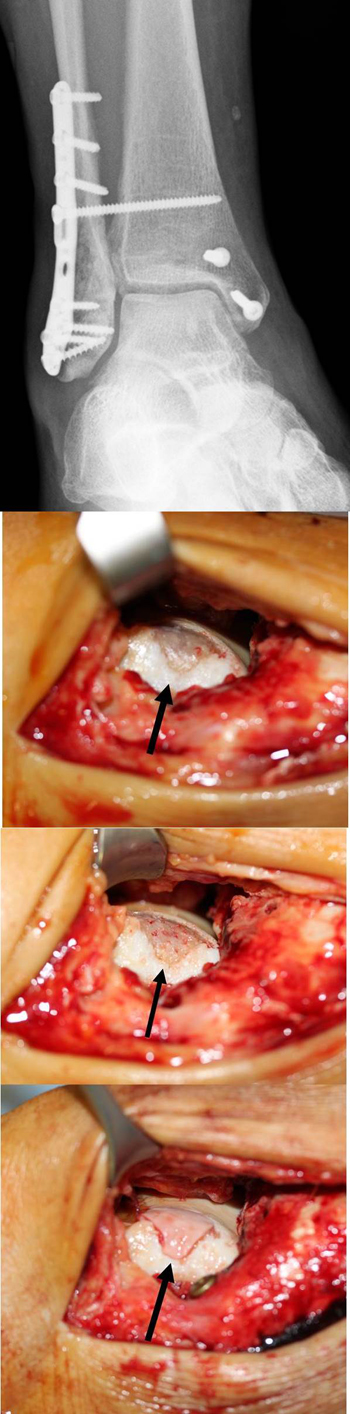
OSG-Luxationsfraktur Typ Weber-C mit 4.-gradigem traumatischem Knorpelschaden an der medialen Talusschulter, der mit Matrixassoziierter Stammzelltransplantation (MAST) adressiert wurde. Es erfolgte eine offene Reposition mit Arthrotomie des OSG und interne Fixation mit Plattenosteosynthese der Fibula und einer quadrokortikalen Stellschraube und eine offene Reposition und Schraubenosteosynthes des Innenknöchels (oberstes Bild). Im selben Eingriff wurde der 4.-gradige traumatische Knorpelschaden an der medialen Talusschulter (2. Bild von oben) mit Mikrofrakturierung (3. Bild von oben) und Matrixassoziierter Stammzelltransplantation (MAST) versorgt.
In den ersten 6 Wochen muss bei operativer und nichtoperativer Behandlung die volle Belastung vermieden werden. Es erfolgt in der Regel eine Teilbelastung mit 15kg. Bis zur Erreichung der Vollbelastung nach etwa 8 Wochen muss eine Thromboseprophylaxe mit Heparin erfolgen. Die Entfernung des zur Bruchstabilisierung eingebrachten Osteosynthese-Materials sollte am Sprunggelenk frühestens nach etwa einem Jahr erfolgen.
Beim Bruch des oberen Sprunggelenks bestimmt generell das Ausmaß der Gelenkknorpelschädigung die Prognose. Diese Schäden entstehen entweder gleich beim Unfall durch die Bruchenden, die Verrenkung (s. o.) oder durch einen Stauchungsanteil (Bruch des hinteren Volkmann’schen Dreiecks). Andererseits führt aber auch eine schlechte Gelenkposition oder Instabilität nach Ausheilung des Bruchs zu einem vermehrten Verschleiß des Gelenkknorpels. Schon etwa ein Jahr nach der Verletzung zeigen sich am Oberen Sprunggelenk wegen der ausgeprägten Belastung Verschleißerscheinungen (sekundäre oder auch posttraumatische Arthrose) mit Schmerzen, Bewegungseinschränkung und Schwellneigung.

