Das Ziel der operativen Therapie ist, auch die Funktion der Außenbänder wiederherzustellen, d.h. Stabilität bei erhaltener Beweglichkeit.
Bei fraglichem Knorpelstatus kann auch die operative Therapie im Sinne einer diagnostischen und interventionellen Arthroskopie indiziert sein. Diese führen wir auch generell zu Beginn einer Außenbandoperation durch, um die Knorpelverhältnisse genauestens beurteilen zu können und dann eventuelle zusätzliche knorpelchirurgische Maßnahmen einleiten zu können.
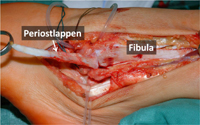
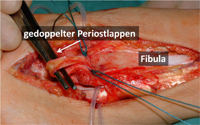
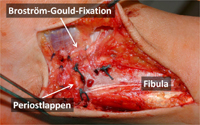
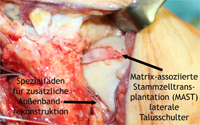
Wir favorisieren die Rekonstruktion der Bandstrukturen. Dabei werden die Bänder nicht ersetzt, sondern weiter verwendet und eventuell verstärkt. Unsere Standardmethoden zur Rekonstruktion sind Reinsertion, Periostlappenplastik und Broström-Gould-Prozedur.
Reinsertion
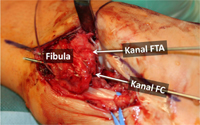
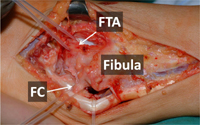
Bei erhaltenen Bänder, die nur verlängert oder an der falschen Stelle (dystop) fixiert sind, führen wir eine Reinsertion durch. Dabei werden die Bänder am Knochen abgesetzt mir einem Spezialfaden armiert und dann wieder an der korrekten Position des Knochens fixiert. Zur Fixation werden in der Fibula Knochenkanäle verwendet und am Talus oder Kalkaneus Knochenanker. Dieses Verfahren ist auch bei nicht mehr komplett erhaltenen Bändern möglich, muss dann aber mit einer sog. Augmentation d.h. Verstärkung mit Periostlappenplastik und Broström-Gould-Prozedur (s.u.) kombiniert werden.