Arthrosen und Deformitäten am OSG und Rückfuß sind häufig [4,7,13]. Die degenerativen Veränderungen kombiniert mit den biomechanischen Auswirkungen der Deformitäten führen zu Symptomen wie Schmerz und Gangstörung [4,7,13]. Auch wenn eine OSG-Endoprothese auch bei Deformitäten inzwischen im Langzeitverlauf immer bessere Ergebnisse zeigt, ist die Korrekturarthrodese des OSG mit Schraubenfixation noch immer das Standardverfahren [6,7]. Dabei ist die Korrektur der Deformitäten schwierig und verbleibende Deformitäten mit entsprechenden Beschwerden sind häufig [4,7,13]. Eine exakte präoperative Planung ist Standard und das exakte Erreichen der geplanten Korrektur ist das intraoperative Ziel [4,7,13]. Die präoperative Diagnostik mit Röntgenaufnahmen unter Belastung und die Computertomographie (CT) erlauben eine akkurate Planung, die durch den Einsatz von Planungssoftware noch vereinfacht und verbessert werden kann [2,7]. Während der Operation ist das exakte Erreichen der geplanten Korrektur jedoch schwierig, da sich der Operateur nur mit den konventionellen Röntgenbildgebungstechniken, d.h. einem Röntgenbildverstärker orientieren kann [7,10]. In anderen Gebieten der Orthopädie und Unfallchirurgie zeigte der Einsatz der Navigation (Computer Assisted Surgery (CAS)) eine Verbesserung der Genauigkeit von Korrekturen (z.B. Korrekturosteotomie proximale Tibia) und Implantatplatzierung (z.B. bei Pedikelschrauben) [3,7,9]. Die Methodik der navigierten Korrekturarthrodese des OSG und Studienergebnisse werden im Folgenden beschrieben.
Navigation
Detaillierte Darstellung navigierte Korrekturarthrodese oberes Sprunggelenk
Ziel der navigierten Korrekturarthrodese des OSG mit Schraubenfixation ist die Wiederherstellung eines plantigraden belastbaren Fußes bei Deformitäten des OSG/Rückfußes bei gleichzeitigen degenerativen Veränderungen des OSG.
- Durch die Korrektur des OSG wird die Stellung des OSG/Rückfußes korrigiert, was bei Arthrodesen ohne Korrektur nicht der Fall ist.
- Durch die Navigation wird die Genauigkeit der Korrektur und im Vergleich zum nicht navigierten Verfahren verbessert und insbesondere werden relevante Ungenauigkeiten vermieden.
- Durch die hier gezeigte Fixation mittels 4-Schrauben-Technik wird die Stabilität im Vergleich zur Verwendung von weniger Schrauben oder Platten erhöht [12].
- Durch die Navigation wird die Genauigkeit der Schraubenplatzierung im Vergleich zum nicht navigierten Verfahren verbessert und damit die Fixation mittels 4-Schrauben-Technik optimiert.
- Die Korrekturarthrodese des OSG ist ein ausgedehnterer Eingriff als die Arthrodese ohne Korrektur.
- Die Fixation mittels Schrauben birgt das Risiko der der Penetration Subtalargelenks und des Talonavikulargelenk bei nicht exakter Platzierung.
- Die Fixation mittels der vorgestellten 4-Schrauben-Technik ist durch den nah aneinander liegenden Schraubenverlauf schwierig.
- Der Einsatz der Navigation erfordert den Einsatz teurer Navigationsgeräte und zu Beginn des Einsatzes eine verlängerte OP Zeit.Der Einsatz der Navigation erfordert das zusätzliche Einbringen von Schanz´schen Schrauben zur Fixation von Markern (Dynamische Referenzbasen [DRB]) in Tibia und Talus. Dafür sind keine zusätzlichen Hautinzisionen nötig.
- Arthrose OSG
- Deformität des OSG
- Lokale floride Infektion
- Schwere periphere arterielle Verschlusskrankheit
- Übliche allgemeine Operationsrisiken
- Entnahme von kortikalem und/oder spongiösem Knochen am dorsalen Beckenkamm oder der proximalen Tibia mit entsprechenden lokalen Beschwerden an der Entnahmestelle
- Zusätzliche Invasivität durch Montage von 2 dynamischen Referenzbasen (DRB)
- Risiko einer persistierenden oder anderweitigen Fehlstellung, oder der Überkorrektur
- Risiko der verzögerten oder fehlenden Durchbauung des Arthrodesebereichs
- Hinweis auf notwendige mindestens 6-wöchige Teilbelastung
- Hinweis auf mindestens 6-wöchige Orthesennotwendigkeit
- Sorgfältige anamnestische und klinische Evaluation von Beschwerden und Fehlstellung
- Überprüfung der Hautverhältnisse, Durchblutung und neurologischem Status
- Genaue Analyse der Fehlstellung anhand folgender Röntgenaufnahmen: Beinachsenaufnahme, OSG beidseits in 2 Ebenen mit Belastung, Saltzman-view beidseits, Füße beidseits in 2 Ebenen mit Belastung (Abbildung 1a bis Abbildung 1c).
- Computertomographie
- Bei nicht eindeutig tastbaren Fußpulsen Dopplersonographie und ggf. Angiographie (digitale Subtraktionsangiographie)
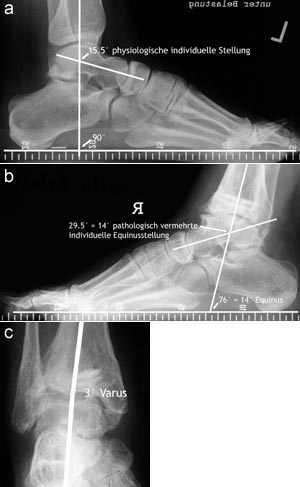
Analyse und Planung anhand Belastungsaufnahmen im seitlichen (Abbildung 1a und 1b) und anteroposterioren Strahlengang (Abbildung 1c). 3° Varusstellung im OSG, d.h. bei normaler Valgusstellung des Rückfußes von 5° der gesunden Gegenseite, so dass sich in diesem Fall ein pathologischer Rückfußvarus von 8° ergibt. 14° Equinusstellung im Vergleich zu physiologischen individuellen Position. Die Achsendefinition von Nicht-Röhrenknochen ist generell sehr problematisch und stellt einen nicht standardisierten subjektiv beeinflussten Vorgang dar. Es wird dabei wie bei den Röhrenknochen versucht das Zentrum von beiden "Enden" zu verbinden.
- Knochensieb nach Standard
- Schrauben (z.B. 7,3mm kanülierte Schrauben, Synthes, Umkirch)
- Sieb mit Navigationsinstrumenten
- Navigationssystem (hier Navivision, Brainlab, Heimstetten in Kombination mit ARCADIS-3D, Siemens, München). Diese Navigation funktioniert in der beschriebenen Form nur mit Navigationssystemen, welche 2D-Module mit möglicher separater Navigation von Fragmenten erlauben. Dabei ist systembedingt die Präzision durch permanente Verifikation zu überprüfen. Das optional integrierte 3D-Modul erlaubt die intraoperative 3-D- Röntgenbildgebung zur Kontrolle der Stellung und Implantatlage
- Gerade und gekröpfte Meisel
- Arthrodesenspreizer
- Ggf. Fräse zum Entknorpeln (z.B. Epen, Synthes, Umkirch)
- Allgemeinanästhesie oder Spinal-/Periduralanästhesie
- Rückenlagerung mit an der Tischkante überstehender Ferse
- Oberschenkelblutleere
- Abkleben und Vorreinigen des ipsilateralen ventralen Beckenkamms und des kompletten Unterschenkels
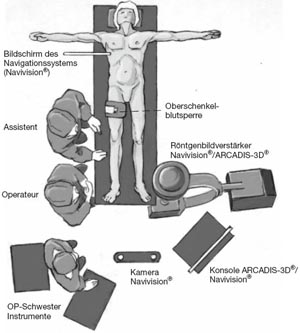
Lagerung des Patienten und Positionierung von Navigationssystem (Navivision, Brainlab, Heimstetten) inkl. Röntgenbildverstärker (ARCADIS-3D, Siemens, Erlangen) und Personal. Der Navigationsmonitor wird im Idealfall direkt am OP-Tisch befestigt und steril bezogen. Die Positionierung aller Geräte und des kompletten Personals muss so erfolgen, dass von der Kamera des Navigationssystems „freie Sicht“ auf die Dynamischen Referenz Basen (DRB) und den ARCADIS-3D Strahlendetektor besteht. Als Alternative Lagerung ist eine Bauchlagerung mit dann dorsalem oder dorsolateralem Zugang.
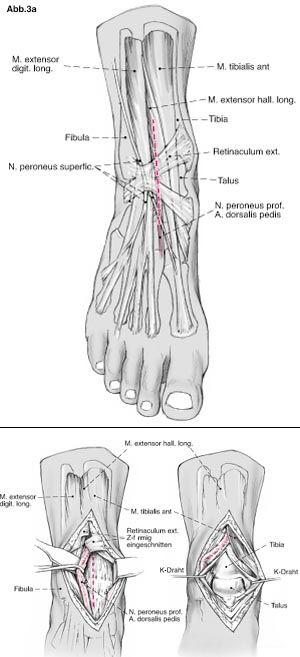
Auswickeln mit Esmarch Binde und Insufflation der Blutleere mit 350mm HG (Abbildung 3a). Optional ist auch die Verwendung einer Blutsperre oder die Operation ohne Blutleere/-sperre. Ventraler Zugang zum oberen Sprunggelenk Hierbei Z-förmiges Einschneiden des Retinaculum extensorum zum leichteren späteren Verschluss (Abbildung 3b). Der Zugang liegt in der Tiefe je nach Sehnenverlauf zwischen den Sehnen des M. tibialis anterior und M. extensor hallucis longus oder zwischen den Sehnen des M. extensor hallucis longus und M. extensor digitorum longus. Die A. dorsalis pedis sollte in jedem Fall nach lateral gehalten werden, da sie vor allem die lateralen Strukturen versorgt während die medialen Strukturen auch mit aus Ästen der A. tibialis posterior versorgt werden.
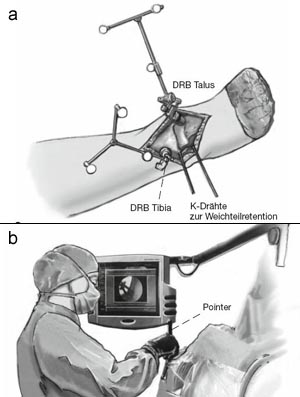
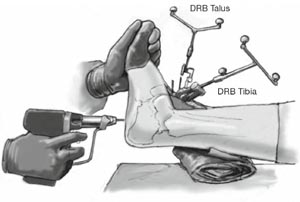
Platzierung der Dynamischen Referenz Basen (DRB) in die distale Tibia und den Talushals (Abbildung 4a). Zur Fixation der DRB werden 5 mm dicke Schanz´sche Schrauben verwendet. Optional können auch 4 mm dicke Schanz´sche Schrauben verwendet werden. Eine weitere Möglichkeit stellt die Verwendung von zwei 3 mm dicken Schanz´schen Schrauben dar, die dann beide über einen Spezialadapter mit der DRB verbunden werden. Die Vorteile der Modelle mit einer Schanz´schen Schraube ist die geringere Invasivität mit kürzerer Inzision und nur einer Bohrung. Der Vorteil der DRB mit zwei Schanz'schen Schrauben liegt in der besseren Rotationsstabilität [1]. Nach Platzierung der DRBs erfolgt die 2D-Bildaquisition zur Navigation. Dafür muss der sog. 2D-Navigationskäfig an den Detektor des ARCADIS-3D angebracht werden. Es wird ein Bild im anteroposterioren und eines im seitlichen Strahlengang (Abbildung 4b) akquiriert. Danach erfolgt die Verifikation mit dem Pointer.
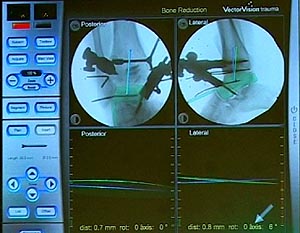
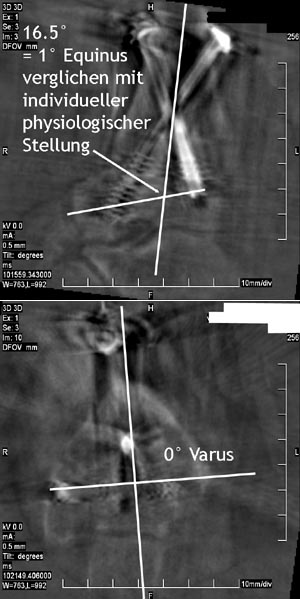
Festlegung der Achsen der beiden Knochen Tibia (blau) und Talus (grün), die im Verhältnis zueinander navigiert werden (links anteroposteriorer Strahlengang; rechts: seitlicher Strahlengang). Festlegung des Korrekturausmaßes anhand der präoperativen Planung. In diesem Fall sind dies 8° Valgisierung und 14° Dorsalextension im OSG.
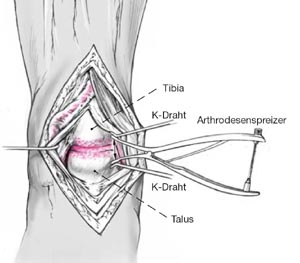
Darstellen des OSG und Entknorpelung. Ggf. Einsetzen eines Arthrodenspreizers. Hierfür haben sich 2,0 mm dicke Kirschner-Drähte als Widerlager in den benachbarten Knochen bewährt. So kann das ganze Gelenk exponiert werden ohne dass der Arthrodesenspreizer im Gelenk selbst liegt und die Entknorpelung u.ä. behindert. Für die Entknorpelung haben sich vor allem gekröpfte Meisel bewährt. Nach der Entknorpelung kann eine mehrfache Durchbrechung des subchondralen Knochens mit einem 2,0 mm dicken Bohrer die Durchblutung verbessern. Dabei sollte jedoch entweder mit geringer Umdrehungszahl und/oder mit Kühlspülung vorgegangen werden, um Hitzenekrosen zu vermeiden. Ggf. perkutane Verlängerung der Achillessehne oder Gastrocnemiusslide bei Verkürzung dieser Strukturen, die sonst die notwendige Neutralstellung im OSG nicht zulassen.
Navigationsgestützte Korrektur und Transfixation des Korrekturergebnisses mit 2 mm dicken Kirschnerdrähten. In diesem Fall wurde im OSG 8° valgisiert und 14° dorsalextendiert. Danach Auffüllen des Defekts im Gelenk mit Spongiosa von der proximale Tibia oder dem Beckenkamm.
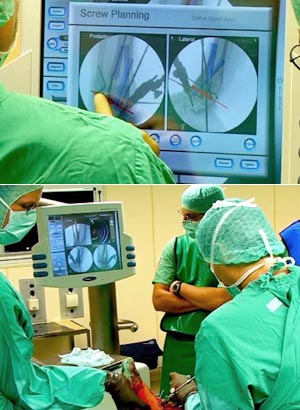
2D-Bildakquisition zur Planung der Bohrkanale für die Schraubeninsertion. Planung des Schraubenverlaufs (Abbildung 8a). Zwei Schrauben sollen von der Tibia anterolateral parallel in den posterioren Teil des Taluskörpers verlaufen. Eine Schraube verläuft von posteromedial zwischen den beiden parallelen Schrauben hindurch in den Talushals/-kopf, eine weitere Schraube von lateral über die Fibula zwischen den anderen Schrauben hindurch in den medialen Taluskörper. Navigationsgestützter Bohrvorgang (Abbildung 8b).
3D-Bilder nach Schraubeninsertion: Abbildung 9a: parakoronare Reformation; Abbildung 9b: parasagittale Reformation. Bei korrekter Position optional Einlage einer Drainage und schichtweiser Wundverschluss.
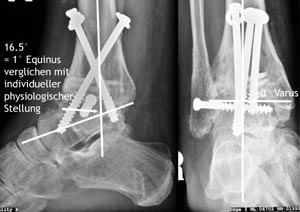
Röntgenbilder postoperativ.
- Postoperativ Anlage einer Orthese (z.B. Vacuped, Oped, Valley)
- Hochlagerung des Beins
- Ab dem ersten postoperativen Tag Mobilisation mit Orthese mit 15 kg Teilbelastung möglich
- Postoperative Röntgenkontrolle am 1. oder 2. Tag
- Entfernung der Drainage am 2. postoperativen Tag
- Entfernung des Hautnahtmaterials am 12. postoperativen Tag
- 6 Wochen 15 kg Teilbelastung an Unterarmgehstützen in der Orthese
- Nach 6 Wochen in Abhängigkeit des radiologischen Verlaufs Weglassen der Orthese und Übergang zur Vollbelastung im festen Konfektionsschuh
- Verbleibende Deformität oder andere Deformität, so dass kein plantigrader Fuß erreicht wurde
- Verletzung des Nervus suralis im Zugangsbereich oder an der Stichinzision über dem Kalkaneus
- Prominente Schraubenköpfe am Eintrittspunkt mit konsultierenden Schmerzen in diesen Bereichen
- Fehlfunktion des Navigationssystems
- Infektion
- Pseudarthrose
- CRPS
- Wundheilungsstörung
- Bauchlage und posteriorer oder posterolaterale Zugang (s. Kapitel 3.3 und 3.4)
- Arthrokopisches Vorgehen, was aber nur bei minimaler Fehlstellung möglich und sinnvoll ist
- Interne Fixierung mit Platten- oder Nagelsystemen oder externer Fixierung
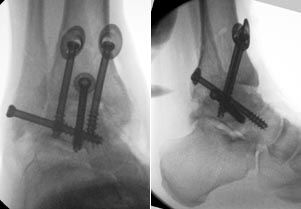
Aktueller Fall außerhalb der unten beschriebenen Studie mit speziellen Unterlegscheiben (Synthes, Umkirch), die bei schrägem Schraubeneintritt in die Tibia eine großflächige Auflage ermöglichen.
Vom 01.09.2006 bis 31.08.2008 wurden vom Autor 24 Korrekturarthrodesen des OSG wie beschrieben durchgeführt. 18 Patienten waren männlich und das mittlere Alter zum Zeitpunkt des Eingriffs betrug 42 Jahre (19-73 Jahre). Tabelle 3.3.1 zeigt das Ausmaß der Deformitäten. Der mittlere präoperative American Orthopaedic Foot and Ankle Association Hindfoot Score (AOFAS Hindfoot) betrug 51 Punkte (31-76 Punkte bei maximal erreichbaren 100 Punkten) und der mittlere Visual Analogue Scale Foot and Ankle (VAS FA) betrug 52 Punkte (22-82 bei maximal möglichen 100 Punkten) [5,11]. Der Zeitaufwand für den navigierten Korrekturvorgang, d.h. Platzieren der DRBs, Bildakquisition, Planung und navigationsgestütze Korrektur bis zur Transfixation zur Sicherung des Korrekturergebnisses betrug im Schnitt 8 Minuten (5 -19 Minuten). Der Zeitaufwand für die navigierten Bohrungen für die Schrauben, d.h. Bildakquisition, Planung, Referenzierung von Bohrmaschine, Bohrer und Bohrhülse, navigierte Bohrungen betrug im Schnitt 10 Minuten (6 – 28 Minuten).
Navigationsassoziierte Probleme oder Komplikationen traten in dieser Serie bei 23 Fällen (96%) nicht auf. In einem Fall (4%, Fall 19 Tabelle 1) trat eine Fehlfunktion des Navigationssystems auf, so dass der Navigationsvorgang abgebrochen wurde und der Eingriff ohne Navigation durchgeführt wurde. Die Analyse der Genauigkeit durch den Vergleich der im präoperativen CT geplanten Korrektur und der im intraoperativen ARCADIS 3D-Scan gemessenen erreichten Korrektur zeigt eine Abweichung von maximal 2° oder 2 mm für die Fälle ohne Navigationsfehlfunktion (Tabelle 1). In dem Fall mit Navigationsfehlfunktion betrug die Abweichung der erreichten Korrektur von der geplanten Korrektur 5° bzw. 3 mm. In zwei Fällen trat eine Wundheilungsstörung auf, die jedoch ohne weitere chirurgische Intervention abheilte. 22 der 24 Fälle (92%) wurden nach einem Jahr nachuntersucht. In allen Fällen war eine Durchbauung eingetreten und die mittleren Scores waren im Vergleich zu den präoperative Werten deutlich verbessert (AOFAS Hindfoot 78, 61-92 Punkte bei maximal erreichbaren 92 Punkten bei versteiftem OSG; VAS FA 83, 59-96 Punkte bei maximal erreichbaren 100 Punkten). Zum Zeitpunkt der Nachuntersuchung wurde die Genauigkeit der noch bestehenden Korrektur computertomographisch analysiert. Dabei konnten keine relevanten Abweichungen im Vergleich zur intraoperativen 3D-Analyse mittel ARCADIS 3D festgestellt werden (Abweichung maximal 2 mm oder 2°). Eine vergleichbare Genauigkeitsanalyse ist derzeit nicht publiziert. Die im aktuellen Schrifttum beschriebenen klinischen Nachuntersuchungsergebnisse weichen von unseren nicht relevant ab [4]. Dabei ist jedoch nicht klar ob es sich wirklich um vergleichbare Patienten und Deformitäten handelt.
In unserer Match-pair Analyse (s. Kapitel 3.1.2.) wurden 24 navigierte OSG-Korrekturarthrodesen mit 24 gematchten OSG-Korrekturarthrodesen ohne Navigation verglichen. In der Gruppe mit Navigation betrug der Zeitaufwand für die Vorbereitung des Navigationsvorgangs (nur für die Korrektur und nicht für die Bohrung für die Implantate) 363 (280-1400) Sekunden. Der Korrekturprozess dauerte in der Gruppe mit Navigation 30 (20-200) Sekunden und in der Gruppe ohne Navigation 331 (70-500) Sekunden. Das Navigationssystem funktionierte in einem (4%) Fall nicht. In den restlichen 23 Fällen (96%) mit Navigation und in 15 Fällen (63%) ohne Navigation war die Abweichung der erreichten Korrektur von der geplanten Korrektur maximal 2°/2mm. Folglich waren 4% mit Navigation und 37% ohne Navigation definitionsgemäß nicht ausreichend genau (p=0,03). 22/21 (92/88%) Fälle mit/ohne Navigation wurden nach 44,1 (28-70) Monaten nachuntersucht. In allen Fällen wurde zum Zeitpunkt der Nachuntersuchung Fusion registriert. Die Scores waren mit Navigation höher als ohne Navigation (mit/ohne Navigation: AOFAS 81/70; VAS FA 83/68, p<0,05). Die Schlussfolgerungen dieser Studie waren, dass die navigierte OSG-Korrekturarthrodese einen schnelleren Korrekturvorgang mit höherer Genauigkeit und höhere Scores nach mindestens 2 Jahren erlaubt als die Korrektur ohne Navigation bei einer Einzelzenter Matched-pair Nachuntersuchungsstudie.
- Citak M, Kendoff D, Kfuri M, Jr., Pearle A, Krettek C, Hufner T (2007) Accuracy analysis of Iso-C3D versus fluoroscopy-based navigated retrograde drilling of osteochondral lesions: a pilot study. J Bone Joint Surg Br 89(3): 323-326
- Dahlen C, Zwipp H (2001) Computer-assistierte OP-Planung 3D-Software für den PC. Unfallchirurg 104(6): 466-479
- Haaker RG, Stockheim M, Kamp M, Proff G, Breitenfelder J, Ottersbach A (2005) Computer-assisted navigation increases precision of component placement in total knee arthroplasty. Clin Orthop Relat Res (433): 152-159
- Hintermann B, Knupp M, Barg A (2008) Korrekturosteotomien am distalen Unterschenkel und Rückfuss. Orthopade 37(3): 212-213
- Kitaoka HB, Alexander IJ, Adelaar RS, Nunley JA, Myerson MS, Sanders M (1994) Clinical rating systems for the ankle-hindfoot, midfoot, hallux, and lesser toes. Foot Ankle Int 15(7): 349-353
- Kofoed H (2004) Scandinavian Total Ankle Replacement (STAR). Clin Orthop (424): 73-79
- Richter M (2009) Navigierte Korrekturarthrodese des oberen Sprunggelenks. Oper Orthop Traumatol 21(3): 313-322
- Richter M, Geerling J, Frink M, Zech S, Knobloch K, Dammann F, Hankemeier S, Krettek C (2006) Computer Assisted Surgery Based (CAS) based correction of posttraumatic ankle and hindfoot deformities – Preliminary results. Foot Ankle Surg 12113-119
- Richter M, Mattes T, Cakir B (2004) Computer-assisted posterior instrumentation of the cervical and cervico-thoracic spine. Eur Spine J 13(1): 50-59
- Richter M, Zech S (2008) Computer Assisted Surgery (CAS) Guided Arthrodesis of the Foot and Ankle: An Analysis of Accuracy in 100 Cases. Foot Ankle Int 29(12): 1235-1242
- Richter M, Zech S, Geerling J, Frink M, Knobloch K, Krettek C (2006) A new foot and ankle outcome score: Questionnaire based, subjective, Visual-Analogue-Scale, validated and computerized. Foot Ankle Surg 12(4): 191-199
- Thermann H, Hufner T, Roehler A, Tscherne H (1996) Schraubenarthrodese des oberen Sprunggelenks. Technik und Ergebnisse. Orthopade 25(2): 166-176
- Zwipp H (1994) Chirurgie des Fusses. Springer Berlin Heidelberg New York, Wien New York:


